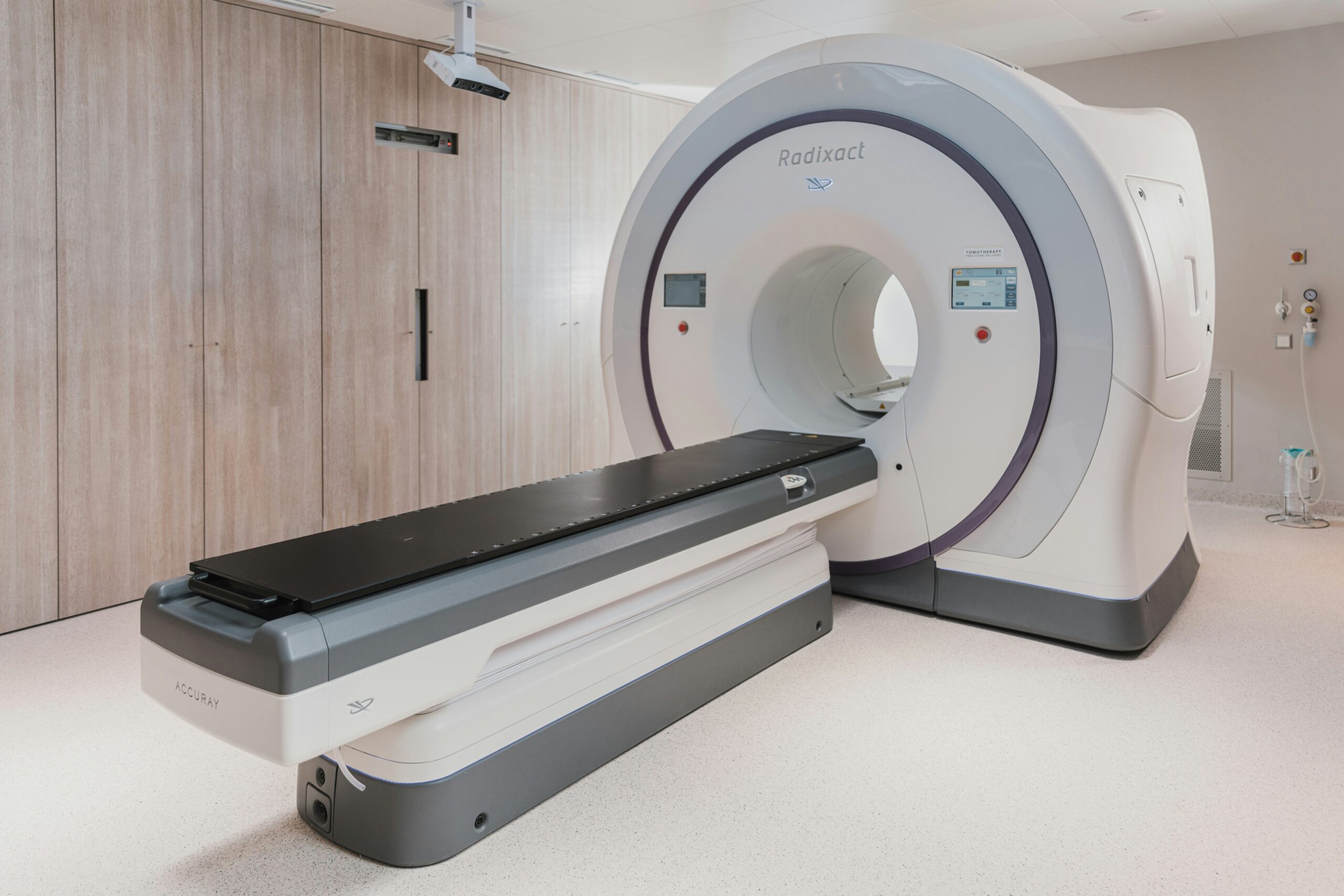
[新人技師必見]脳梗塞もくも膜下出血も見逃さない!~頭部CTの撮り方、所見を完全解説~

頭部CTを正確に撮影し、所見を見逃さないために

皆さんは頭部CTを普段の業務ではどれくらい撮影していますか?
きんちゃんがCT担当になった際に、頻繁に撮影することが多い部位は頭部でした。
脳神経外科がメインの病院では、頭部CTを撮影、所見の発見をできるようにすることが第一目標だと考えます。
頭は人間にとって大事な部位ですから、SAHや脳梗塞などは見落とさないようにしたいですよね!
しかし、最初の内は撮影の精度や所見の見落としが心配な方も多いのではないでしょうか?
本記事では、頭部CTを正しく綺麗に撮影し、所見をしっかり確認する方法や重要な所見を解説します。
この記事を通して、自信を持って検査に臨めるようになりましょう!
新人技師が頭部CTに抱える2つの大きな悩み

新人技師が頭部CTに関して抱えるよくある悩みは主にこの2つではないでしょうか?
きんちゃんが新人時代に良く先輩に指摘されていたことですね(笑)
これらの課題を解決するために、きんちゃんが意識していることも合わせて解決策を皆さんにお伝えしていきます!
施設ごとに異なる流れや器具を理解しよう

本記事でご紹介する内容は、必ずしもすべての施設に当てはまるとは限りません。
きんちゃんが転職活動時に見学した別の脳外科病院では、頭部の固定をしていませんでした。
ですが、今の施設ではガチガチにベルトで固定をしています。
また、撮影プランについても「頭部撮影」だけで何種類もありますし、そもそもCTのスペックによっては撮影方法も違います。(ボリュームかヘリカルか、など)
この記事で紹介する内容は、これらの違いがあっても活用できるもので構成しています。
万が一自分の施設で違う順序だったとしても、「そういうやり方をしている施設もあるのか~」と前向きにとらえていただければ幸いです!
頭部CT検査の流れ
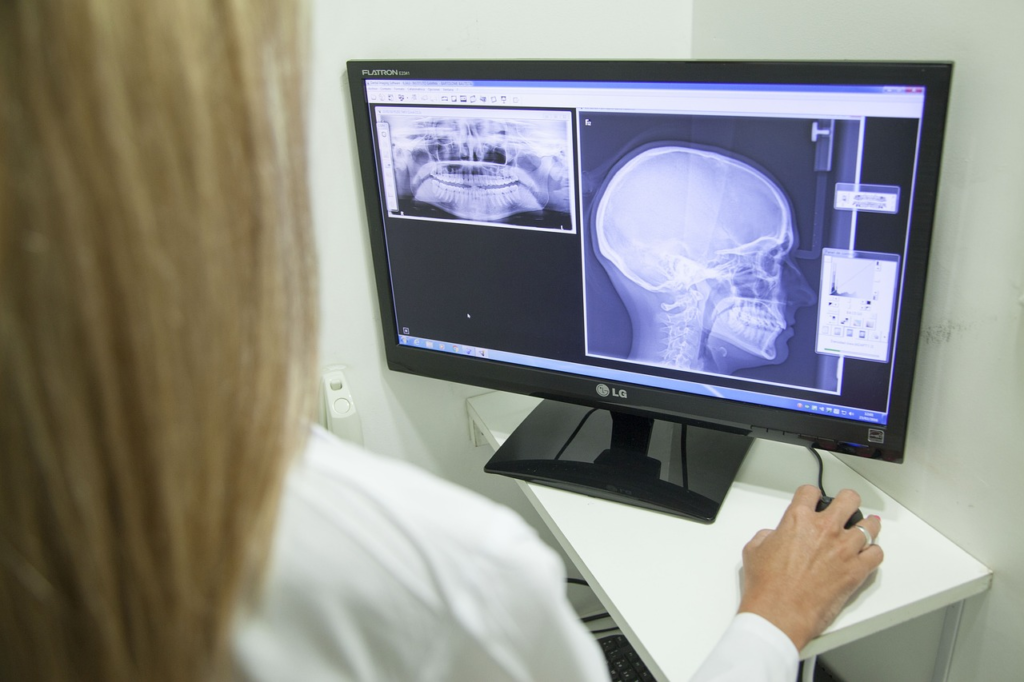
それではさっそく、頭部CTを撮影する際の流れを見ていきましょう!
どの施設もおおよそ以下のような流れで検査が進行するはずです!
- 検査目的の理解と撮影方法の決定
- 患者への説明とポジショニング
- 撮影の実施
- 画像確認、所見の発見
順番に見ていきましょう!
検査目的の理解と撮影方法の決定
まず最初に確認しておかなければいけないのは、検査目的の理解です。
今から撮影する患者が何の目的で頭部CTを撮影する必要があるのか、オーダーやカルテを確認して理解しましょう!
代表的なのは、
ですね。
転倒や頭部打撲では、頭のどの位置を打撲したのか?鼻や顎まで撮影範囲に含む必要があるのか?などを確認しないと、いけません!
きんちゃんは以前、オーダーの端っこに書かれていた「顎まで入れる」を見落として怒られました、、、
このようなことがないように、しっかり事前の情報収集を大切にしましょう!
コンベンショナル撮影?ヘリカル撮影?
CTの検出器列によって、一度に撮影できる範囲は異なります。
きんちゃんの施設では320列のCTを使っているので、0.5mmスライス厚で最長16cmのボリューム撮影を一度にすることが可能です!
そのため、頭部CTで頭蓋内の精査時はすべてボリューム撮影を行っています。
しかし、鼻や顎まで撮影範囲を伸ばして撮るときは長さが足りないので、ヘリカル撮影に切り替えています。
いずれの場合でも撮影中は頭や顔を動かさないようにする必要があるので、ポジショニングの対策をしっかりする必要がありますね。
患者への説明とポジショニング
撮影した画像が最初に見れる状態になった時、その画像が見やすいか見づらいかは患者のポジショニングに大きくかかわってきます!
しっかりと分かりやすい説明をすることを心がけましょう!
また、頭部撮影の際には、頭を動かさないことをしっかりと患者に伝えるのはもちろんなのですが、
顎先まで撮影する際には、口元も動かさないようにしてもらうことが大事です。
以下にきんちゃんがよく使っている言い回しをまとめてみましたので、ぜひ参考にしてみてください!
- 検査は5分ほどで終わるのでその間はお顔や口元を動かさないでください。
- お顔が動かないようにおでこ(場合によっては顎も)を固定します。
- お顔の向きを調整しますので、力を抜いて楽にしていてください。
個人的な感想ですが、患者からの質問で一番多いのが、「どれくらいかかるのか?」です。
そのため、5分くらいで終わりますよ~、とよく伝えていますね。
短い時間なら皆さんちゃんと動かずにいられるみたいです(笑)
ポジショニングをきれいにやろう!~OMラインに合わせる~
頭部CTのポジショニングについてまず最初に教わったのは、LatとOMラインを合わせることです。
Latは「Lateral」の略称で横方向のずれを表します。
要するに、真正面から顔を見たときに傾いていないように合わせるポジショニングが必要だということです。
画像引用:https://vijayaeducationalacademy.org/home/b-sc-radiography-imaging-technology/
そしてOMラインですが、これは真横から見たときに、位置合わせのレーザーが眼窩中央と外耳孔中央を結ぶ線として走っているかを確認する必要があります。
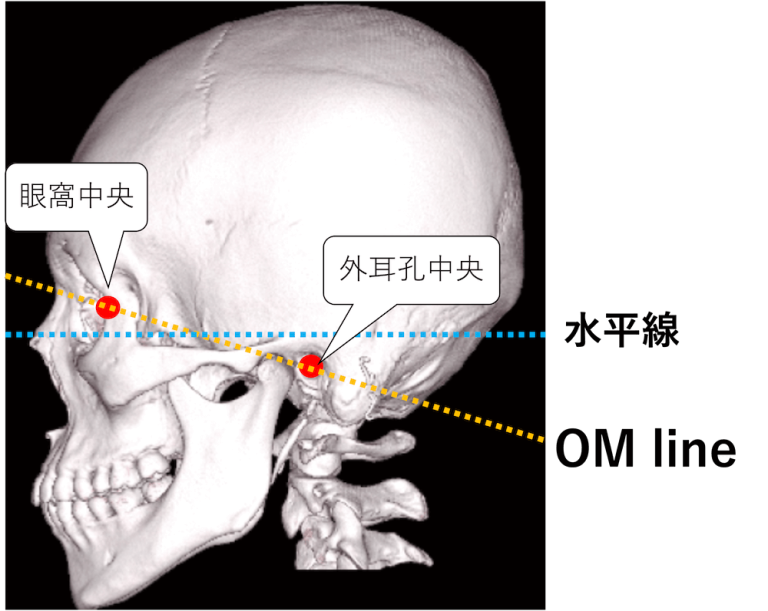
画像引用:https://xn--o1qq22cjlllou16giuj.jp/archives/40655
ここをきれいに合わせることが技師の腕の見せ所ですよ!!
きれいに合わせられないと、スカウトの時点から左右の外耳孔がずれた画像になりますし、実際の撮影でも顔が傾いていたり、左右の眼窩がずれたタイミングで出てきたり、と見栄えがよろしくない画像になってしまいます。
心当たりがある方も多いのではないでしょうか、、、?(笑)
少し時間がかかってもいいので、なるべくきれいに合わせるように努めてみましょう!
撮影の実施~モーションアーチファクトに注意しよう~
撮影をするときに気を付けたいのは、タイミングです。
患者が動いた時に撮影してしまうと、モーションアーチファクトが発生してしまいます。
画像引用:https://www.aichi-med-u.ac.jp/hospital/sh15/sh1503/sh150301/sh15030101/sh15030101_02.html
特に、指示が入らない意識不明、認知症、せん妄の患者や乳幼児の患者はしっかり固定をしていても動きます。
きんちゃんは、撮影時に流れる、「動かないでください」の音声を消して素早く撮影をしたり、スタッフがCT室内に入って患者の顔を固定し続けたりしています。
皆さんの施設で行っている工夫もあるはずなので、先輩技師に聞いてみましょう!
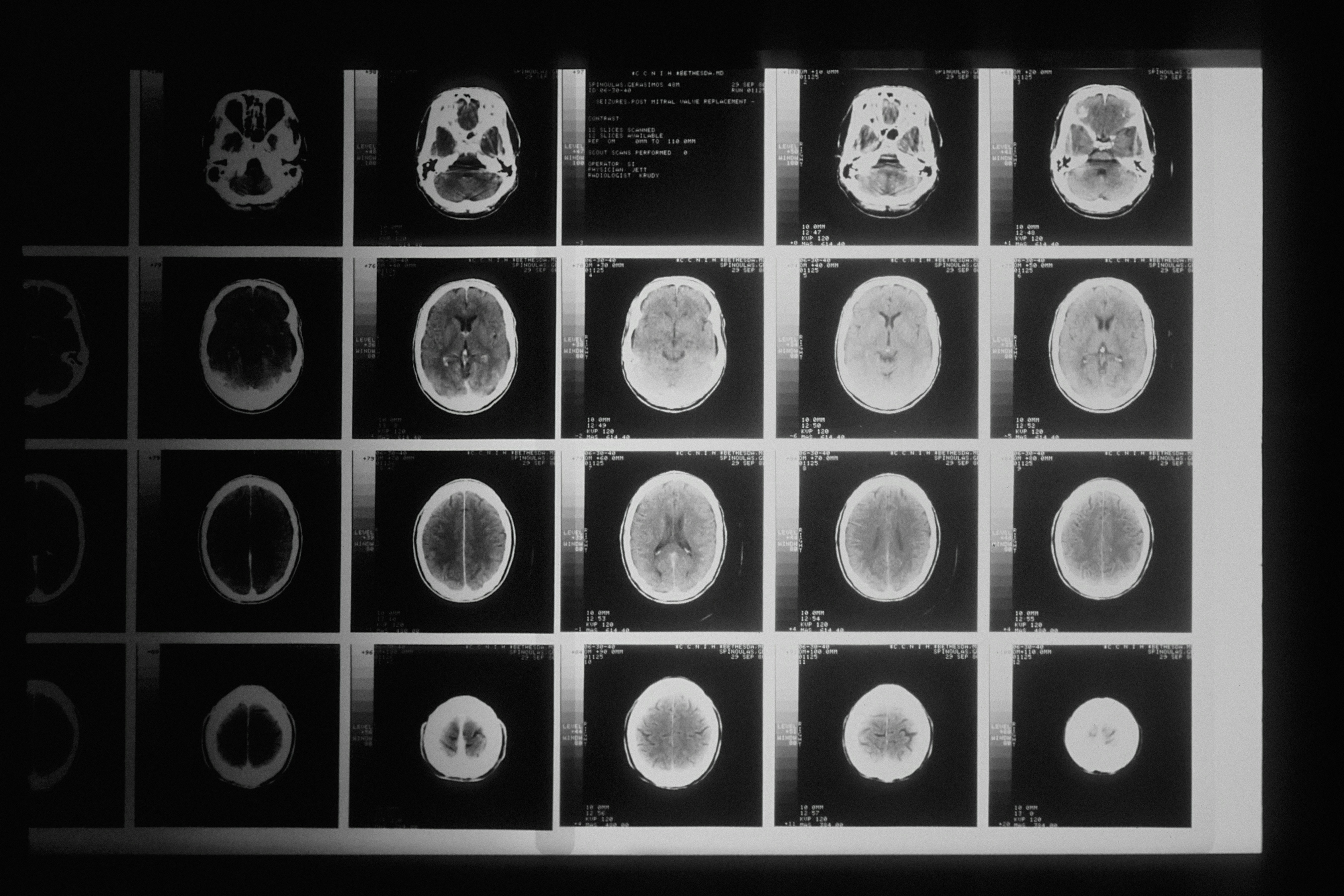
画像確認、所見の発見
撮影が終わったら、画像の確認をして検査終了となります。
頭部CTにおいて、気づけるようになりたい所見を以下にまとめてみました。
脳外科医がいる病院であれば、どの病気も一度は見たことがあるのではないでしょうか?
すべて見つけられたら脱初心者ですよ!
脳出血、SAH
脳出血は文字通り、脳内に出血が起きている状態です。
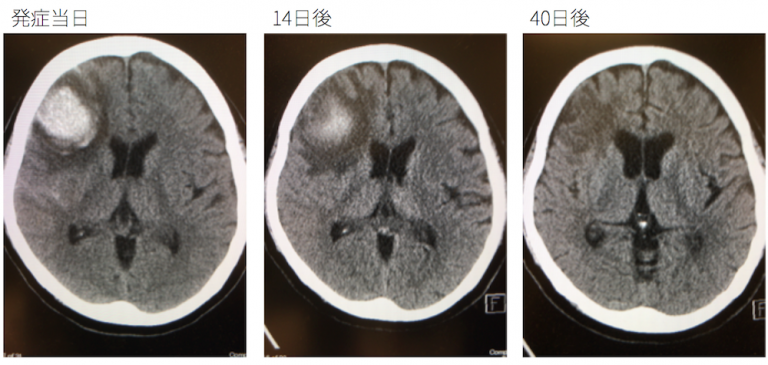
follow-upで数日おきに検査をするケースが多い印象ですね。
最初は高吸収の血腫でしたが、時間経過で周囲から低吸収の信号に変化してサイズも小さくなっているのが分かります。
代表的な皮質下出血だといえます。
では、SAHの場合はどうでしょうか?
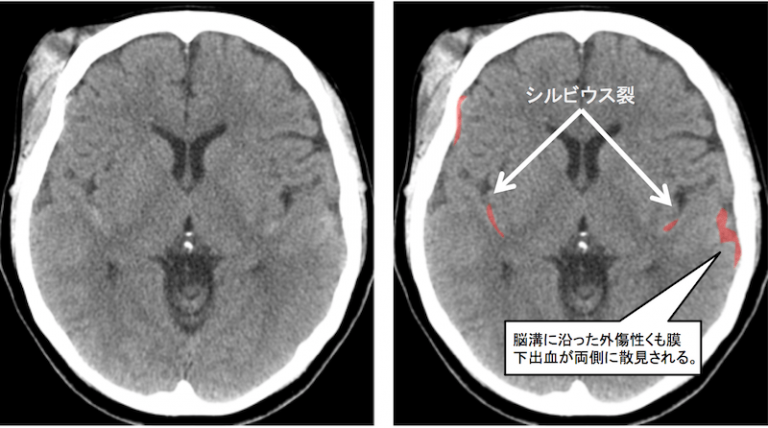
SAHの名称はくも膜下出血です。
そのため、出血範囲は脳溝やシルビウス裂に出血が見られます。
特に、外傷性SAHの場合は外傷部位と対側に出血が多いようにも見えます。
対側に出血が生じる理由としては、脳挫傷によって、脳みそ自体が頭蓋骨の内側に衝突し出血が生じている可能性があるからですね。
外傷性SAHについての詳細はこちらの記事でまとめていますので、是非合わせてご覧ください!

脳梗塞
脳梗塞は、脳血管内に詰まった血栓が原因で発生します。
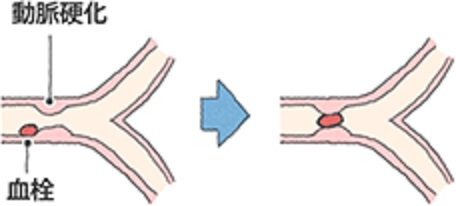
動脈硬化を伴う血栓ができたり、他の場所でできた血栓が飛んで塞栓(血栓ができた箇所とは別の箇所で詰まること)することで血管は狭窄、閉塞を起こします。
そして狭窄、閉塞した血管が通る脳組織に血液が供給されなくなり、虚血状態が起こって神経細胞、脳組織が壊死してしまうのです。

実際のCT画像では、左右比較することで境界の不明瞭化が分かりやすくなっています。
とはいえ、言われたらたしかにそうかも、、、
と思うようなレベルなので確実なのはMRIでDWIとADCを撮影することですね。
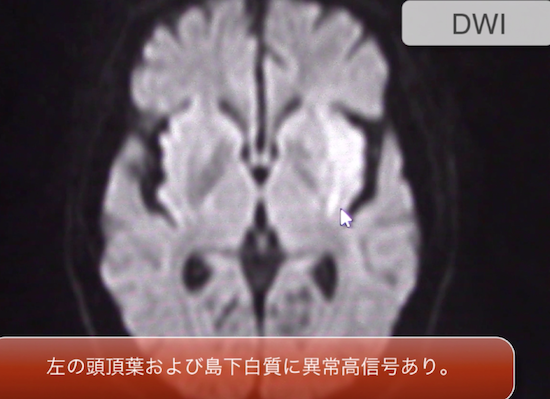
DWIであれば、上記画像のように脳梗塞の有無がはっきりとわかります。
脱力や麻痺、呂律困難など、症状から脳梗塞を疑う場合は、画像を見ながら脳梗塞の可能性を頭に入れておくと良いでしょう。
脳梗塞についてはこちらの記事でもまとめていますので、是非合わせてご覧ください!
![[新人技師向け]脳梗塞ってなに??](https://kinchan-ayumi.com/wp-content/uploads/2023/06/mri-2813908_640.jpg)
頭蓋骨骨折
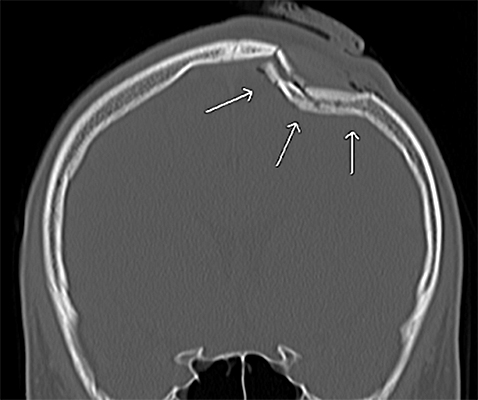
画像引用:https://www.nch-neurosurgery.jp/disease/disease-3/
頭蓋骨骨折では、単純CTが第一選択になります。
打撲箇所を確認してからその箇所の骨折がないかを確認して見落としがないようにしましょう!
骨条件を再構成で作成したら、複数断(axi,cor,sag)で見るのがおすすめですね。
1方向だけだと縫合線と間違えてしまいがちなので(笑)
また、激しい骨折の場合は頭蓋骨の内側にある脳もダメージを受けている可能性が高いです。
出血や脳挫傷がないかも必ず確認しましょう!
打撲箇所の骨折、出血がないかを確認したら反対側の出血もないか見ることで見逃しを防ぎやすくなりますよ!!
エピドラ、サブドラ
脳外科病院で働いていると聞く呪文集です(笑)
その正体は皆さんもよくご存じのこちらの所見です。
- エピドラ:硬膜外血腫
- サブドラ:硬膜下血腫
どちらも非常に多いですが、どこが違うのか説明できますか??
<エピドラ:硬膜外血腫>
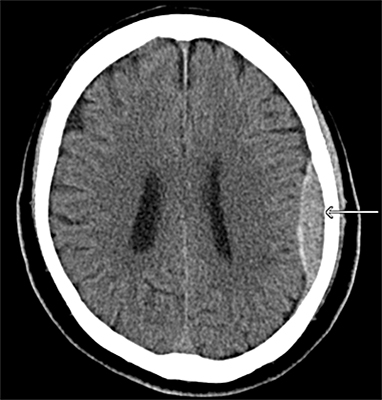
画像引用:https://www.nch-neurosurgery.jp/disease/disease-3/disease-3-1/
頭蓋骨と硬膜の間に溜まった血腫は広がろうとするも行き場がありません。
これは、硬膜と頭蓋骨がしっかりとくっついていて縫合線を越えられないからです。
縫合線によって横の広がりには限界がある、そのため、内側に血腫が膨らんでいきます。
凸型と呼ばれているのはこのためです。
<サブドラ:硬膜下血腫>
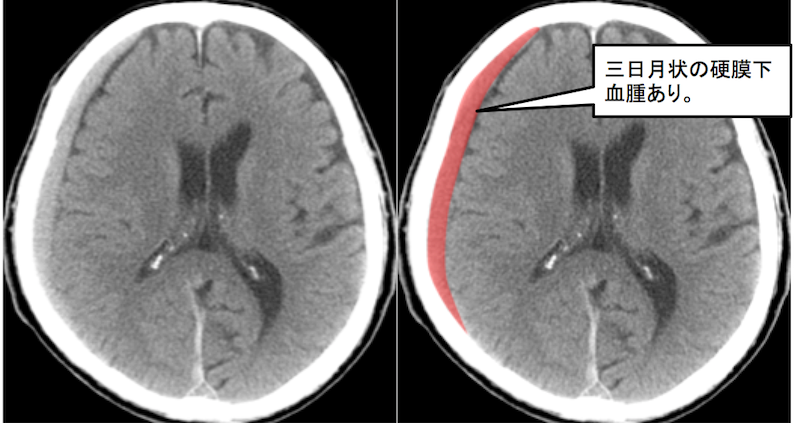
画像引用:https://xn--o1qq22cjlllou16giuj.jp/archives/11663
行き場がない硬膜外血腫と違って、硬膜下血腫は文字通り硬膜の下で血腫がじわじわ広がっていきます。
正確には、硬膜とくも膜の間で血腫が広がります。
縫合線にさえぎられない血腫は横方向にどんどん広がっていくことで三日月形になるのです。
ちなみに、くも膜の下での出血は上で話したくも膜下出血になりますので関連して一気に覚えちゃいましょう!
脳腫瘍
一番メジャーなのは、髄膜種ですね。
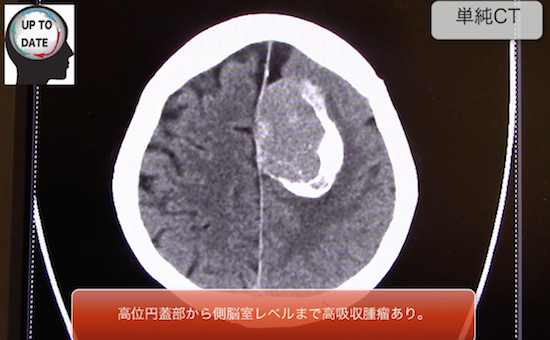
画像引用:https://xn--o1qq22cjlllou16giuj.jp/archives/783
石灰化を伴ったものもあれば、単体でポツンと確認できる場合もあります。
画像のように多きものであればすぐに見つけられますが、小さいものは見落としがちなので要注意です!
余談ですが、MRIや造影CT、造影MRIなどでより腫瘍の特徴が分かりやすくなります。
腫瘍の染まり具合や信号の大きさで、鑑別がしやすくなるからですね!
まとめ:正確な撮影と見逃しの防止で技術力を磨こう

頭部CT検査は、正確な撮影技術と画像の理解が求められる基本的なスキルです。
- 撮影前の準備を入念に行い、患者の協力を得る。
- 撮影方法を適切に設定し、目的に応じた画像を取得する。
- 所見の見落としを防ぐために、異常部位を重点的に確認する。
新人のうちから正確な技術と観察力を養うことで、より質の高い検査を提供できるようになります。
ぜひ日々の実践に役立ててください!
また、頭部CT以外でも新人技師や基礎を学びたい方に向けた記事をたくさん執筆しています!
下記の記事も是非合わせてご覧ください!!
ではまた